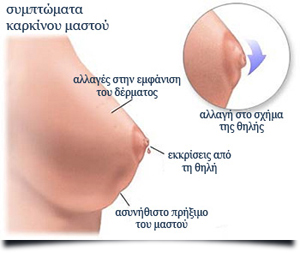
Πού βρισκόμαστε σήμερα;
Ο καρκίνος του μαστού είναι ο πιο συχνά εμφανιζόμενος καρκίνος στις γυναίκες παγκοσμίως με συχνότητα εμφάνισης 12%, δηλαδή 1 στις 8 γυναίκες. Αποτελεί τη δεύτερη αιτία θανάτου από καρκίνο, μετά από αυτόν του πνεύμονα.
Η θνητότητα της νόσου έχει ελαττωθεί σημαντικά τα τελευταία χρόνια, παρά το αυξανόμενο ποσοστό των νέων κρουσμάτων. Το γεγονός αυτό αποδίδεται κυρίως στη διάγνωση της νόσου σε πρωιμότερο στάδιο με την ευρεία εφαρμογή του προσυμπτωματικού ελέγχου (screening), καθώς και στην πρόοδο στη θεραπευτική προσέγγιση
Ανατομία του μαστού
Ο γυναικείος μαστός αποτελείται κυρίως από αδενικό, λιπώδη και συνδετικό ιστό. Διασχίζεται από αρτηρίες, φλέβες, λεμφικά αγγεία και νεύρα. Στην ανατομία της περιοχής περιλαμβάνονται επίσης οι λεμφαδένες στις μασχαλιαίες κοιλότητες, πάνω και κάτω από την κλείδα, καθώς και μέσα στον ίδιο τον μαστό.
Ο συνδετικός ιστός καθιστά το στήθος ελαστικό. Το πραγματικό σχήμα του μαστού καθορίζεται από την κατάσταση των κρεμαστήρων συνδέσμων, το βαθμό πτώσης, την περιεκτικότητα σε λιπώδη ιστό και φυσικά από το δέρμα του μαστού.
Προκειμένου να είναι δυνατό να προσδιοριστεί η ακριβής θέση μιας αλλαγής στον μαστό, χωρίζεται σχηματικά σε τέσσερα τεταρτημόρια. Αυτά σχηματίζονται από μία κάθετη και μία οριζόντια νοητή γραμμή που διαπερνά τη θηλή. Οι περισσότερες κακοήθεις αλλαγές συμβαίνουν στο εξωτερικό άνω τεταρτημόριο, δηλαδή αυτό που βρίσκεται πιο κοντά στη σύστοιχη μασχαλιαία κοιλότητα.
Ο μαζικός αδένας αντιδρά στις κυκλικές μεταβολές των γυναικείων ορμονών. Γι’ αυτό και το γυναικείο στήθος παρουσιάζει μεταβολές κατά τη διάρκεια του εμμηνορυσιακού κύκλου και αλλάζει μορφή ανάλογα με τη φάση αυτού . Η εγκυμοσύνη επίσης αλλάζει το μέγεθος και τη σύσταση του μαστού, ανάλογα με το επίπεδο ορμονών και την φάση της κύησης. Η πλήρης μορφολογική ανάπτυξη και ωρίμανση του μαστού λαμβάνει χώρα μόνο μετά την εγκυμοσύνη και τον θηλασμό.
Στην εμμηνόπαυση αυτές οι διαδικασίες μετασχηματισμού σταματούν. Ο ιστός παρόλα αυτά παραμένει ευαίσθητος στις ορμονικές επιδράσεις και μεταβάλλεται με την πάροδο του χρόνου, ακόμα και σε γυναίκες προχωρημένης ηλικίας.
Η ανάπτυξη των καρκινικών κυττάρων σχετίζεται στις περισσότερες περιπτώσεις με ορμονικές επιδράσεις.
Τύποι του καρκίνου του μαστού
Κατά πλειονότητα οι όγκοι του μαστού αποδεικνύονται καλοήθεις όταν εξετάζονται, ανάλογα βέβαια και με την ηλικία.
Οι κακοήθεις όγκοι σχεδόν πάντα προέρχονται από το αδενικό τμήμα του μαστού και συνήθως πρόκειται για πορογενή καρκινώματα και λοβιακά καρκινώματα.
Τύποι Καρκινωμάτων
Διηθητικό πορογενές: Αποτελεί το συχνότερο διηθητικό καρκίνωμα του μαστού, σε ποσοστό 80%.
Διηθητικό λοβιακό: 10% των περιπτώσεων
Διηθητικό μυελοειδές: 4% των περιπτώσεων
Διηθητικό βλεννώδες: 2% των περιπτώσεων
Διηθητικό θηλώδες: 2% των περιπτώσεων
Διηθητικό σωληνώδες: 2% των περιπτώσεων
Νόσος Paget της θηλής: Μορφή καρκινώματος της θηλής με τον όγκο να εντοπίζεται σχεδόν κάτω από αυτήν.
Σπάνιοι Όγκοι
Σάρκωμα: Σπάνια μορφή όγκου του μαστού, που επεκτείνεται με την κυκλοφορία του αίματος. Συχνά συσχετίζεται με παρουσία φυλλοειδούς όγκου.
Λεμφώματα: Είναι αρκετά σπάνια μορφή, η οποία διαγιγνώσκεται ουσιαστικά με τη βιοψία.
Παράγοντες Κινδύνου
Είναι σημαντικό κάθε γυναίκα να είναι ενήμερη για τους επιβαρυντικούς παράγοντες που αυξάνουν τον κίνδυνο εμφάνισης της νόσου, την αξία της πρόληψης, της αυτοεξέτασης, της έγκαιρης διάγνωσης, καθώς και για την αποτελεσματικότητα της σύγχρονης θεραπείας.
Παρακάτω παρουσιάζονται οι σημαντικότεροι παράγοντες κινδύνου για την εμφάνιση της νόσου. Πρέπει όμως να τονιστεί πως καμία πληροφορία δεν μπορεί να αντικαταστήσει τις συμβουλές του Ιατρού. Το πόσο υψηλός είναι ο προσωπικός κίνδυνος κάθε γυναίκας εξαρτάται από εξατομικευμένους παράγοντες, οι οποίοι εντοπίζονται συνήθως με τη στοχευμένη λήψη ατομικού και οικογενειακού ιστορικού.
Το γυναικείο φύλο. Είναι γνωστό πως και οι άνδρες μπορούν να αναπτύξουν καρκίνο στην περιοχή του μαστού, όμως στις γυναίκες ο κίνδυνος είναι σαφώς μεγαλύτερος (x100).
Η ηλικία. Η πιθανότητα καρκίνου του μαστού αυξάνεται με την ηλικία. Γι’ αυτόν το λόγο είναι σημαντικό κάθε γυναίκα άνω των 40 ετών να μην παραλείπει τον ετήσιο έλεγχο μαστού.
Οικογενειακό ιστορικό και γονίδια. Η συγγένεια πρώτου βαθμού με ασθενείς που έχουν νοσήσει από καρκίνο του μαστού θεωρείται επιβαρυντικός παράγοντας και συστήνεται παρακολούθηση.
Ατομικό ιστορικό καρκίνου του μαστού. Γυναίκες που έχουν ήδη διαγνωσθεί με καρκίνο είναι πιθανότερο να αναπτύξουν νέο καρκίνο στον ίδιο ή στον άλλο μαστό.
Μεταβολές του μαστού. Υπάρχουν διάφοροι τύποι καλοήθων καταστάσεων μαστού που μπορεί να αυξήσουν τον κίνδυνο για καρκίνο του μαστού.
Παχυσαρκία. Οι παχύσαρκες γυναίκες έχουν μεγαλύτερο κίνδυνο να διαγνωστούν με καρκίνο του μαστού σε σύγκριση με τις γυναίκες που διατηρούν υγιές βάρος. Το υπερβολικό βάρος μπορεί επίσης να αυξήσει τον κίνδυνο επανεμφάνισης της νόσου.
Εγκυμοσύνη. Οι γυναίκες που είχαν μια ολοκληρωμένη εγκυμοσύνη πριν την ηλικία των 30 ετών έχουν χαμηλότερες πιθανότητες να αναπτύξουν καρκίνο του μαστού συγκριτικά με εκείνες που απέκτησαν το πρώτο τους παιδί μετά τα 30 έτη.
Θηλασμός. Ο θηλασμός μπορεί να μειώσει τον κίνδυνο εμφάνισης της νόσου, ιδιαίτερα για τις γυναίκες που τον συνεχίζουν για περισσότερο από ένα έτος.
Ηλικία εμμηναρχής και εμμηνόπαυσης. Γυναίκες στις οποίες ξεκίνησε η έμμηνος ρύση σε ηλικία μικρότερη των 12 ετών ή σταμάτησε σε ηλικία μεγαλύτερη των 55 ετών έχουν σχετικά αυξημένο κίνδυνο εμφάνισης της νόσου.
Κατανάλωση αλκοόλ. Έρευνες έχουν αποδείξει συσχέτιση μεταξύ αυτής της συνήθειας και της εμφάνισης καρκίνου του μαστού.
Πυκνοί μαστοί. Έρευνες έχουν δείξει ότι γυναίκες με πυκνούς μαστούς έχουν αυξημένες πιθανότητες να αναπτύξουν καρκίνο. Ταυτοχρόνως καθίσταται δυσκολότερη η ανίχνευση της νόσου με τη μαστογραφία
Υπολογισμός Εξατομικευμένου Κινδύνου Εμφάνισης της Νόσου
Σήμερα μπορεί για κάθε γυναίκα να υπολογιστεί ο εξατομικευμένος, προσωπικός της κίνδυνος εμφάνισης της νόσου, εφόσον ειδικός ιατρός σταθμίσει τους ατομικούς της παράγοντες κινδύνου.
Μάλιστα, με βάση το οικογενειακό – κληρονομικό ιστορικό μπορεί ορισμένες γυναίκες να έχουν ένδειξη να υποβληθούν σε έλεγχο για ανεύρεση γονιδιακής μετάλλαξης (BRCA1, BRCA2) που αυξάνει σημαντικά την πιθανότητα εμφάνισης καρκίνου του μαστού. Αν όντως υπάρχει τέτοια γονιδιακή μετάλλαξη, η προφυλακτική μαστεκτομή -με ταυτόχρονη αποκατάσταση-μπορεί να μειώσει τον κίνδυνο εμφάνισης της νόσου κατά 95%.
Σήμερα έχουν εντοπιστεί αρκετοί παράγοντες κινδύνου, σε βαθμό που αν και είναι ακόμα δύσκολο να μιλάμε για πρωτογενή πρόληψη, τα σύγχρονα δεδομένα προτάσσουν ότι περισσότερο από 50% των νεοεμφανιζόμενων περιπτώσεων θα μπορούσε να προληφθεί, αν η γνώση των παραγόντων κινδύνου, όπως η διατροφή ή η κατανάλωση αλκοόλ, εφαρμοζόταν ως αλλαγές συμπεριφοράς των ατόμων.
Μπορούμε όμως οπωσδήποτε να μιλάμε για δευτερογενή πρόληψη, η οποία βασίζεται στην αυτοεξέταση, την κλινική εξέταση από ειδικό ιατρό και τη μαστογραφία, με τελικό αποτέλεσμα την έγκαιρη διάγνωση και αποτελεσματική θεραπεία.
Πώς γίνεται η διάγνωση του καρκίνου του μαστού;
Η διάγνωση, λοιπόν, ξεκινά με τη διαπίστωση μιας βλάβης είτε από την ίδια τη γυναίκα κατά την αυτοεξέταση είτε κατά την εξέταση από τον ειδικό ιατρό ή τέλος κατά τον προληπτικό έλεγχο με μαστογραφία η οποία έχει ιδιαίτερη σημασία, αφού στα αρχικά στάδια ο καρκίνος του μαστού δεν προκαλεί πόνο ή άλλα συμπτώματα και μπορεί να έχει τόσο μικρό μέγεθος, ώστε να είναι αψηλάφητος.
Εδώ θα πρέπει να τονιστεί ότι καμιά γυναίκα που ενδιαφέρεται για τη ζωή της δεν δικαιούται να έχει μια αδιευκρίνιστη βλάβη στο μαστό της.
Η ταυτοποίηση της φύσης της βλάβης γίνεται με βιοψία.
Φυσικά κάθε ύποπτη αλλοίωση δεν είναι καρκίνος και γι αυτό η σύγχρονη ιατρική επιβάλλει βέβαια την έγκαιρη ανίχνευση του καρκίνου του μαστού χωρίς όμως να υποβάλλονται οι γυναίκες σε άσκοπες βιοψίες και χειρουργικές επεμβάσεις.
Για το λόγο αυτό η ταξινόμηση των ακτινολογικών ευρημάτων πρέπει να γίνεται αυστηρά με βάση το σύστημα αξιολόγησης BI-RADS (Breast Imaging Reporting and Data Systems) του Αμερικάνικου Κολεγίου Ακτινολογίας (ACR) σε μία από 6 κατηγορίες με βάση την πιθανότητα παρουσίας κακοήθειας.
Η διαπίστωση από τον ειδικό κλινικό ιατρό – χειρουργό μιας αλλοίωσης που ταξινομήθηκε ως κατηγορία BI-RADS 4-5 (δηλαδή υψηλή πιθανότητα κακοήθειας) θα πρέπει να οδηγεί σε βιοψία. ‘]
Η σύγχρονη τεχνική εκτέλεσης της βιοψίας (core biopsy) γίνεται απλά με τοπική αναισθησία, με μια βελόνη, συχνά και υπό καθοδήγηση από υπερηχογράφημα, ειδικά όταν πρόκειται για μη ψηλαφητές βλάβες. Η μέθοδος είναι καλά ανεκτή από την ασθενή, προκαλεί μια ανεπαίσθητη ουλή και ταυτοποιεί τη φύση της ύποπτης βλάβης και ειδικότερα αν πρόκειται πράγματι για καρκίνο του μαστού.
Αν όντως πρόκειται για καρκίνο, ο ειδικός ιατρός προχωρά στη λεγόμενη σταδιοποίηση της νόσου, η οποία καθορίζεται από το μέγεθος της βλάβης, την επέκταση της νόσου σε λεμφαδένες της περιοχής (ιδίως τους μασχαλιαίους) και τη μετάδοση της σε απομακρυσμένες περιοχές (μεταστάσεις).
Από εκεί και πέρα η λήψη θεραπευτικών αποφάσεων είναι σήμερα εξατομικευμένη για κάθε ασθενή (tailored therapy) σε συνεργασία με όλους τους ειδικούς (χειρουργό – ακτινοθεραπευτή) μετά από διεπιστημονικό ογκολογικό συμβούλιο (IDC – InterDisciplinary Conference).
Πώς αντιμετωπίζεται ο καρκίνος του μαστού;
Η αντιμετώπιση γενικά περιλαμβάνει την θεραπεία της τοπικής – περιοχικής νόσου με εγχείρηση και ακτινοθεραπεία και την αντιμετώπιση της συστηματικής νόσου του συνόλου οργανισμού με χημειοθεραπεία, ορμονοθεραπεία, ή άλλη στοχευμένη, βιολογική θεραπεία, ενώ απαραίτητη είναι και η ψυχολογική υποστήριξη σε συνεργασία και με ομάδες και συλλόγους υποστήριξης των ασθενών.
Η χειρουργική αφαίρεση του όγκου παραμένει βέβαια η κατ’ εξοχήν θεραπεία στην πλειονότητα των περιπτώσεων. Η χειρουργική του μαστού έχει όμως εξελιχθεί πολύ, ειδικά την τελευταία δεκαετία. Παλαιότερα, η αντιμετώπιση του καρκίνου του μαστού ήταν η μαστεκτομή, μια πραγματικά ακρωτηριαστική επέμβαση. Στη συνέχεια άρχισε να εφαρμόζεται η τεχνική της άμεσης ή απώτερης αποκατάστασης μετά από μαστεκτομή. Σήμερα, στις περισσότερες περιπτώσεις έγκαιρης διάγνωσης, μπορεί να εφαρμοστεί η τεχνική διατήρησης του μαστού με αφαίρεση μόνο του όγκου σε υγιή –ασφαλή ογκολογικά όρια, με σύγχρονες μεθόδους ογκοπλαστικής, ενός συνδυασμού δηλαδή ορθής ογκολογικά αφαίρεσης του καρκίνου και πλαστικής επανόρθωσης. Αυτό είναι εξαιρετικά σημαντικό για μια γυναίκα, γιατί της παρέχει τα ίδια θεραπευτικά αποτελέσματα, χωρίς να χρειάζεται να υποβληθεί σε μια επέμβαση ακρωτηριαστική τόσο σωματικά όσο και ψυχικά.
Επίσης παλαιότερα παραδοσιακά εφαρμοζόταν ο μασχαλιαίος λεμφαδενικός καθαρισμός για την επίτευξη τελικά μιας ριζικής επέμβασης. Σήμερα όμως εφαρμόζεται η τεχνική του φρουρού λεμφαδένα, δηλαδή η ανίχνευση του πρώτου μασχαλιαίου λεμφαδένα στον οποίο μπορεί να επεκταθεί η νόσος. Εφόσον αυτός δεν έχει μετάσταση, μπορεί να παραλειφθεί ο κλασικός μασχαλιαίος λεμφαδενικός καθαρισμός, απλοποιώντας κατά πολύ την επέμβαση και απαλάσσοντας την ασθενή από πιθανές επιπλοκές, όπως λεμφοίδημα (πρήξιμο), πόνο, μούδιασμα, απώλεια της αισθητικότητας και της κινητικότητας του άνω άκρου.
Αποτελέσματα Θεραπειών
Έτσι, με την αλματώδη πρόοδο που έχει επιτευχθεί τις δύο τελευταίες δεκαετίες, η επιβίωση από τη νόσο που διαγιγνώσκεται σε αρχικά στάδια θεωρείται 100%, σε πρώιμα στάδια ανέρχεται μεταξύ 81% και 92%, ενώ από την άλλη πλευρά, όταν η νόσος διαγνωσθεί σε προχωρημένα στάδια, η επιβίωση κυμαίνεται από 54% ως 67% και τέλος σε 18%, όταν υπάρχουν μεταστάσεις σε απομακρυσμένες περιοχές του σώματος. Φαίνεται, λοιπόν, ότι όταν ο καρκίνος μαστού ανιχνεύεται νωρίς, η τελική έκβαση είναι εξαιρετική, ώστε να μπορούμε σήμερα να μιλάμε ακόμη και για πλήρη ίαση.
Συμπερασματικά, ο προληπτικός έλεγχος μπορεί σήμερα να οδηγήσει σε έγκαιρη ανίχνευση του καρκίνου του μαστού σε πολύ πρώιμο στάδιο, με αποτέλεσμα να σωθεί η ασθενής και μάλιστα με αποκατάσταση ή διατήρηση του μαστού της.
ΑΝΘΙΜΙΔΗΣ ΓΕΩΡΓΙΟΣ
ΓΕΝΙΚΟΣ ΧΕΙΡΟΥΡΓΟΣ
Master’s Degree
Διδάκτωρ Ιατρικής Α.Π.Θ.
www.anthimidis.gr